Polazne točke za reformu zdravstvenog sustava u Republici Hrvatskoj
Solidarno zdravstvo i zdravlje za sve
POLAZIŠTA
- Javna i svima dostupna zdravstvena zaštita (universal healthcare) jedno je od najvećih civilizacijskih dostignuća modernog doba i jedno od temeljnih obilježja socijalno osjetljivih država, posebno u Europi, a zdravlje je temeljno pravo i svih građana Republike Hrvatske.
- Hrvatski zdravstveni sustav je u načelu organizacijski relativno dobro zamišljen, ali se njime nekvalitetno ili uopće ne upravlja pa u praksi postoje međusobno neusklađene institucije različitih interesa i ciljeva. Također, nominalna razina prava građana na zdravstvenu zaštitu je široka i treba je sačuvati, ali zbog neučinkovitosti sustava u praksi je vrlo upitno mogu li građani u slučaju bolesti (kad postaju pacijenti) doista i pravovremeno ostvariti svoja prava ili ona ostaju samo „na papiru“. Nažalost, slična je situacija i sa zdravstvenim radnicima, od kojih većina (još uvijek) ima odlično obrazovanje i značajno iskustvo, ali unutar sustava ne postoje mehanizmi koji bi valorizirali njihov trud i kvalitetu u svakodnevnom radu niti poticali dodatni razvoj. Drugim riječima, praktički svi dionici sustava, od pojedinaca do institucija su na neki način prepušteni sami sebi i svojim osobnim motivacijama i inicijativama, što znači da je hrvatsko zdravstvo „sustav“ samo u teoriji, a ne i u praksi.
- Katastrofalno upravljanje pandemijom COVID-19 u Hrvatskoj samo je dodatno razotkrilo temeljni problem HDZ-ovog upravljanja cijelim zdravstvom – potpuni izostanak odgovornosti (za preveliki broj umrlih „kriv je virus“, za premali broj cijepljenih „krivi su građani“, za odgađanje donošenja mjera „krivi su poduzetnici“, za dvosmislene i licemjerne poruke stožera „krivi su mediji“). Međutim, takav pristup „neupravljanja“ sustavom još od 2016. godine, od kada se reforme samo najavljuju, a nikad ni ne započinju, korijen je svih ključnih problema u hrvatskom zdravstvu – od rastućih dugova (jer nitko aktivno ne upravlja novčanim tokovima niti kontrolira rashode), preko nezadovoljnih zdravstvenih radnika (jer nitko aktivno ne upravlja pitanjem ljudskih resursa u zdravstvu) pa do loših zdravstvenih ishoda (jer se nitko aktivno ne bavi smanjivanjem lista čekanja niti upravljanjem kvalitetom).
- Javni bolnički sektor trenutno je potpuno financijski neodrživ. Samo tijekom 2021. javne bolnice ostvarile su financijski manjak od oko 682 milijuna kuna, a ukupne obveze su im na 12.2021. iznosile oko 11,88 milijardi kuna. Unutar tog iznosa, dospjele obveze iznosile su oko 3,39 milijardi kuna. I sve to usprkos sanacijama (dodatnim sredstvima iz Državnog proračuna za otplatu dospjelih dugova bolnica prema veledrogerijama za lijekove i medicinski materijal, uplaćenih povrh redovnih prihoda od HZZO-a) koje su u proteklih 6 godina (2017.-2021.) iznosile ukupno oko 9,03 milijardi kuna, od čega samo tijekom 2021. oko 4,19 milijardi kuna (i bez čega bi ukupne i dospjele obveze bolnica na 31.12.2021. bile za toliko više, kao i njihov financijski manjak). Također, (prvim) rebalansom u 2022. je već najavljeno dodatnih oko 3,5 milijardi kn nove sanacije za potpuno istu svrhu, što znači da stvaranje novih dugova zapravo značajno ubrzava. Pritom je posebno šokantno da, i bez spomenutih sanacija, zdravstvo već nekoliko godina na raspolaganju ima povijesno visoke iznose redovnih sredstava (trenutno planirani prihodi HZZO-a za 2022. iznose oko 32,60 milijardi kuna, dok su, za usporedbu, planirani prihodi HZZO-a u 2015. iznosili oko 21,96 milijarde kuna), a usprkos tome dospjele obveze istovremeno dosežu rekordne razine (za usporedbu, 31.12.2015. dospjele obveze svih javnih bolnica su iznosile oko 1,95 milijardi kuna tj. gotovo dvostruko manje usprkos oko 1,5 puta manjem proračunu HZZO-a), što nedvosmisleno upućuje samo na jedno – nikad u povijesti RH se sredstvima za zdravstvo nije „upravljalo“ neodgovornije i neracionalnije, zbog čega javnom zdravstvu prijeti financijski kolaps, s neminovnim posljedicama za pacijente (napomena: ovaj trend je počeo već 2016. tj. odmah po povratku HDZ-a na vlast i nema veze s pandemijom koja se (i) po ovom pitanju samo koristi kao privremeni izgovor).
- Često se navodi da „dugovi u zdravstvu nisu od jučer“ ili da „problemi u zdravstvu postoje godinama“, čime se pokušava stvoriti privid kako nijedna dosadašnja vlada nije bila sposobna riješiti problem dugova u zdravstvu te da su oni praktički nerješivi ili „zadani“, no to jednostavno nije točno. Prethodna SDP-ova vlada (2012.-2015.) je uspjela zaustaviti rast dugova i započela smanjivanje obveza u zdravstvu, a pritom i smanjila liste čekanja – i to tijekom gospodarske krize i zakonskog skraćivanja ugovorenih rokova plaćanja sa 180 na 60 dana (zbog čega je „preko noći“ nastala potreba za dodatnih oko 6 milijardi kuna i zbog čega tadašnje sanacije zdravstva uopće nisu usporedive s današnjima). Kako je SDP to tada uspio? Aktivnim upravljanjem sustavom – osmišljavanjem i provođenjem reformi (izlazak HZZO-a iz Državne riznice; novi modeli plaćanja bolničkog sektora i primarne zdravstvene zaštite; masterplan bolnica itd.), praćenjem i poticanjem izvršenja i kvalitete pruženih zdravstvenih usluga, te kontinuiranom kontrolom i smanjivanjem troškova.
- Nedostatak zdravstvenih radnika ugrožava ustavom zagarantirano pravo na zdravstvenu zaštitu. To je posebno izraženo u primarnoj zdravstvenoj zaštiti, koja je građanima još uvijek odmah dostupna unatoč rapidnom porastu broja posjeta ordinacijama opće/obiteljske medicine, ali zbog sve većeg nedostatka obiteljskih liječnika, primarnih pedijatara, primarnih ginekologa i medicinskih sestara, te njihove dobne strukture (i skorog odlaska u mirovinu), narednih se godina očekuje kolaps primarne zdravstvene zaštite ukoliko se ne poduzmu odgovarajuće mjere.
- Primarna zdravstvena zaštita u svim svojim sastavnicama (obiteljska medicina, ginekologija, pedijatrija, dentalna medicina, patronažna služba, zdravstvena njega u kući, laboratorijska dijagnostika, mobilni palijativni timovi, sanitetski prijevoz, medicina rada) čini temelj zdravstvenog sustava i biti će nam važan partner u kreiranju zdravstvenih politika. Posebnu pažnju ćemo pokloniti obiteljskoj medicini, koja je nakon uspješno provedenih reformskih mjera 2013-2015. (novi modeli ugovaranja i plaćanja) od 2016. sustavno zanemarivana, iako se od nje i dalje očekuje rješavanje 80% zdravstvenih potreba građana. U obiteljskoj medicini u Republici Hrvatskoj danas radi 2.209 liječnika (podaci iz Atlasa liječništva Hrvatske liječničke komore za 2022. godinu), koji skrbe o 3.648.978 osiguranih osoba za koje su ugovorena 2.332 tima obiteljske medicine (podaci HZZO-a). Ovi podaci ukazuju na alarmantnu činjenicu da već sada imamo 123 tima bez nositelja (liječnika), što znači da 123 ordinacije svojim prekovremenim radom „pokrivaju“ preostali liječnici obiteljske medicine, skrbeći o preko 120.000 dodatnih osiguranika. Osim toga, od ukupnog broja liječnika obiteljske medicine, čak 190 je starije od 65 godina i u ordinacijama ih zadržava samo entuzijazam i predanost struci i pacijentima. Nameće se zaključak da već sada nedostaje gotovo 300 liječnika obiteljske medicine, što bez temeljnog liječnika ostavlja više od 500.000 osiguranika. Istodobno, 730 liječnika je starije od 60 godina što je 33% ukupnog broja liječnika obiteljske medicine i ukazuje na realnu mogućnost da za pet godina još pola milijuna ljudi ostane bez izabranog liječnika. Prosjek godina svih liječnika obiteljske medicine je 52 godine, a samo 50% su specijalisti obiteljske medicine, dok su ostalo diplomirani liječnici. Istovremeno, trenutno je na specijalizaciji samo 133 liječnika u cijeloj zemlji, što nije dovoljno niti za nadomjestiti one starije od 65 godina koji još rade! Izostanak raspisivanja specijalizacija, najniži koeficijent u zdravstvu, veliko administrativno opterećenje, ekonomska neopravdanost ulaganja u ordinacije, pravna nesigurnost, rezultirali su malim interesom mladih liječnika za odabir i ostanak u obiteljskoj medicini. Ukoliko se ne provedu mjere revitalizacije obiteljske medicine, brojni građani će ostati bez ove jedine redovne zdravstvene zaštite dostupne unutar istog dana.
- Medicinske sestre i tehničari su u zdravstvenom sustavu Republike Hrvatske najbrojnija skupina zdravstvenih radnika i čine oko 50% ukupnog broja (oko 41 000 izdanih licenci). Sestrinstvo je sustavno zanemareno bez bilo kakve strategija i daljnjeg razvoja od strane resornih institucija. Neadekvatno priznavanje kvalifikacija, nejasne kompetencije, loši uvjeti rada i izostanak autonomije razlog su odlazaka iz zemlje, a u zadnje vrijeme i sve češćeg napuštanja profesije i prekvalifikacija. Izostanak dobrog kadrovskog planiranja dovest će do smanjenja kvalitete pružene skrbi na svim razinama zdravstvene zaštite.
- Beneficirani radni staž radnicima hitne medicinske pomoći ukinut je još 1998. godine, čime su stavljeni u nepovoljan položaj u odnosu na druge profesionalne interventne službe u Republici Hrvatskoj, poput vatrogasaca, policajaca, ali i drugih zanimanja kojima je reguliran tzv. „staž osiguranja s povećanim trajanjem”. Pitanje beneficiranog radnog staža je u Republici Hrvatskoj nedovoljno dobro uređeno, mora se riješiti sustavno, od profesije do profesije, uključujući i sustav zdravstva.
- Dostupnost zdravstvene zaštite je unutar RH izrazito neravnomjerna, a posebno je slaba u ruralnim krajevima i na otocima. Osim toga, kontinuirani odljev zdravstvenog kadra iz javnog u privatni sektor ili u inozemstvo (posebno liječnika i medicinskih sestara kojih u već u startu ima premalo), dovodi do neujednačene kadrovske strukture, tj. Do premalog broja zdravstvenih radnika na nekim područjima RH i u nekim djelatnostima. Vrlo slična situacija je i s količinom i/ili kvalitetom medicinske opreme potrebne za pružanje zdravstvenih usluga, koja je također vrlo neravnomjerno raspoređena. Sve to dovodi do neravnomjerne dostupnosti zdravstvene zaštite.
- Možda najvidljiviji simptom ovog problema su liste čekanja, posebno na pretrage ili zahvate u bolnicama, zbog kojih čak i na područjima gdje je dostupnost zdravstvene zaštite formalno veća (npr. gradovi) ona zapravo nije realna, a prava građana na zdravstvenu zaštitu ostaju samo na papiru. Na razini cijele RH ne postoje ni precizni ni transparentni ni usporedivi podaci o listama čekanja, ali ono što još više zabrinjava je očita nezainteresiranost zdravstvene administracije da se proaktivno pozabavi njihovim smanjivanjem. Time liste čekanja zapravo postaju „najbolji marketinški alat“ za privatni sektor, odnosno „tihu privatizaciju“ zdravstva, koji se najbrže razvija upravo u djelatnostima s najdužim listama čekanja, što istovremeno pojačava neravnopravnost u društvu, tj. povećava podjelu građana prema njihovim materijalnim mogućnostima. Osim toga, čekanje na određene pretrage ili zahvate povećava i rizik od kasnijih dodatnih i/ili težih oboljenja, a što u konačnici vodi do lošijih ishoda liječenja, kao i još većih troškova
- Jedan od najgorih pokazatelja stvarnog stanja hrvatskog zdravstvenog sustava je pokazatelj smrtnosti od uzroka koji su se mogli izbjeći (amenable mortality – smrti koje se ne bi dogodile da su pacijenti imali pristup pravovremenoj i/ili učinkovitoj zdravstvenoj skrbi), a koji je za Hrvatsku značajno viši od prosjeka EU (141,3 na 100.000 stanovnika u odnosu na prosjek EU od 110,8). Najveći udio ovih smrti u Hrvatskoj čine smrti od kardiovaskularnih bolesti, te od karcinoma debelog crijeva i dojke. Još gore stanje je s pokazateljem smrtnosti od uzroka koji su se mogli spriječiti (preventable mortality – smrti od uzroka koji su se mogli izbjeći boljom javnozdravstvenom prevencijom, poput raka pluća, bolesti povezanih s konzumacijom alkohola i prometnih nesreća), a po kojem je Hrvatska na trećem mjestu u EU (sa 79,2 smrti na 100.000 stanovnika, u odnosu na prosjek EU od 55,1). Nažalost, Hrvatska ne stoji bolje ni po mnogim drugim pokazateljima, a naročito po pitanju liječenja onkoloških bolesti, s obzirom da je stopa smrtnosti od raka za Hrvatsku druga najviša u EU. (Izvor: Džakula A, Vočanec D, Banadinović M, Vajagić M, Lončarek K, Lukačević Lovrenčić I, Radin D, Rechel B. Croatia: Health system review. Health Systems in Transition, 2021; 23(2): pp.i–146.)
- Demografska tranzicija s ubrzanim starenjem populacije veliki je izazov i za zdravstveni sustav. Potrebno je razvijati suvremenu gerijatrijsku zdravstvenu zaštitu kroz prilagodbu zdravstvenog sustava te edukaciju i razvoj zdravstvenog kadra na svim razinama. Zdravstveni sustav treba se fokusirati na funkcionalnu sposobnost osoba starije životne dobi i razvoj integrirane skrbi.
- Uz sve navedeno, reproduktivno zdravlje naših građana sve je ugroženije, a trenutna prava na liječenje neplodnosti su prilično ograničena, pa liječenje prečesto ovisi o materijalnim mogućnostima pacijenata (jer se provodi u ograničenom opsegu i samo u nekim javnim ustanovama, pa su pacijenti često primorani odlaziti u privatni sektor ili u inozemstvo, ako imaju mogućnost to platiti).
- Konačno, korupcija koje je prisutna svuda u društvu, prisutna je i u zdravstvu. Iako se o korupciji u zdravstvu najčešće raspravlja na razini pružanja zdravstvene zaštite tj. između pacijenta i liječnika („kuverte“; „pokloni doktorima“ i sl.), praksa pokazuje da je puno veća i teža korupcija vjerojatno prisutnija na administrativno-upravljačkim razinama, prvenstveno u sferi javne nabave. Relativno česte afere i općenito nepostojanje transparentnog sustava kontrole, u kombinaciji s visokom percepcijom raširenosti korupcije, stvara okruženje koje u najmanju ruku ostavlja prostor stalnoj sumnji u ispravnost javne nabave, a vjerojatno i potiče koruptivne radnje, što može voditi do odustajanja objektivno kvalitetnijih i/ili jeftinijih ponuditelja (čak ako i ne dolazi do namještanja javnih natječaja), a u svakom slučaju do nepotrebnog rasta troškova.
CILJEVI REFORME
- BOLJA ZDRAVSTVENA ZAŠTITA GRAĐANA – BORBA ZA ZDRAVLJE I DULJI ŽIVOT
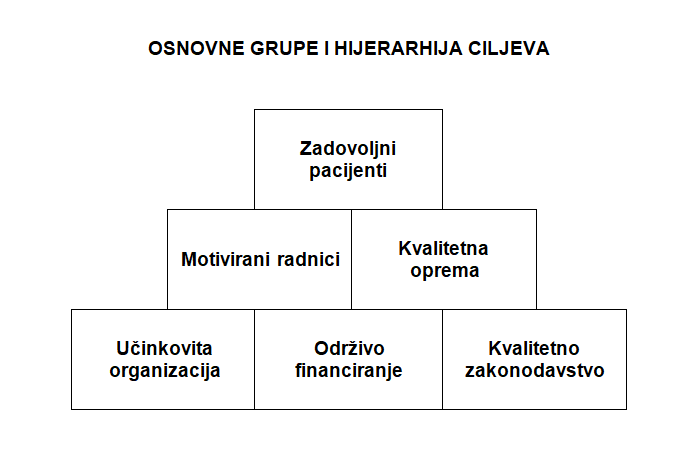
Temeljni cilj reforme zdravstvenog sustava je poboljšati zdravstvenu zaštitu naših građana, kako bi postala doista sustavna, pravovremena i učinkovita na svim razinama i na svim područjima, te kako bi stvorila preduvjete za poboljšanje ishoda liječenja i produženje prosječnog životnog vijeka. Osnovno načelo naše zdravstvene politike je da optimalna zdravstvena zaštita treba i mora biti jednako, lako i brzo dostupna svim našim građanima po načelima socijalne solidarnosti, bez podjela na bogate i siromašne i neovisno je li mjesto stanovanja bliže nekom većem gradu ili nije.
- ZDRAVLJE DOSTUPNO SVIMA BEZ OBZIRA NA IMOVINSKI STATUS ILI MJESTO STANOVANJA
Osiguranje i unaprjeđenje dostupnosti zdravstvene skrbi jedan je od glavnih temelja naše politike. Posebno trebamo usmjeriti naše mjere ka poboljšanju dostupnosti zdravstvenog sustava na otocima, ruralnim te brdsko-planinskim krajevima. Potreba za pokrivanjem cijele RH hitnom helikopterskom medicinskom službom je neminovna i jedan je od naših ciljeva da se za životno ugrožavajuća stanja osigura skrb unutar zlatnog sata, što spašava živote. Svim građanima RH osigurat ćemo jednako liječenje bez obzira iz kojeg dijela zemlje dolaze. Ne želimo i ne smijemo dopustiti stvaranje nadstandarda u zdravstvenom sustavu ili „tihu privatizaciju“ zdravstva. Postoji samo jedan standard u liječenju bolesnika, a to je tzv. zlatni standard koji pruža optimalno liječenje svima bez obzira na imovinski status.
- SMANJENJE LISTI ČEKANJA
Kao konkretne ciljeve poboljšanja kvalitete pružene zdravstvene zaštite postavit ćemo si poboljšanje konkretnih (mjerljivih) pokazatelja ishoda liječenja odnosno rezultata cijelog zdravstvenog sustava, a naročito smanjenje smrtnosti od uzroka koji su se mogli izbjeći i spriječiti, te smanjenje smrtnosti od onkoloških bolesti. Osim toga, vrlo konkretni cilj bit će nam postupno smanjivanje listi čekanja na medicinske pretrage i postupke, s krajnjim ciljem njihovog svođenja na najnižu medicinski prihvatljivu mjeru (ona koja nimalo ne utječe na fizičko ili mentalno zdravlje građana), a gdje god je moguće i na nulu.
- ODGOVORNOST SUSTAVA PREMA GRAĐANIMA – OD MINISTRA DO AMBULANTE: SVI SU U SLUŽBI ZDRAVLJA I GRAĐANA
Naizgled samorazumljiva, ali zapravo najnužnija promjena je uvođenje sustava stvarne odgovornosti (accountability) na svim razinama – od ministra naniže – kako bi se osiguralo da svi, a posebno oni na ključnim pozicijama doista odrađuju svoj posao u interesu građana, a ne bez ikakve prave odgovornosti kao što je trenutno slučaj.
- FINANCIJSKA ODRŽIVOST I UČINKOVITOST
Jedan od ključnih temelja reforme, bez kojeg ni nije moguće kvalitetno provoditi praktički nijednu drugu mjeru, je osigurati dugoročnu financijsku održivost zdravstvenog sustava – osiguravanjem stvarne potrebne količine namjenskih sredstava za zdravstvo, uz zadržavanje sustava solidarnog zdravstvenog osiguranja i osiguravanje kontinuirane kontrole koja će jamčiti da se ta sredstva učinkovito koriste za pružanje zdravstvene zaštite hrvatskim građanima, a kako bi oni svoja prava mogli doista i ostvarivati u praksi.
- BOLJI UVJETI RADA ZDRAVSTVENIH RADNIKA – ZADOVOLJNO MEDICINSKO OSOBLJE = ZADOVOLJNI PACIJENTI
Aktivno ćemo raditi na kontinuiranom unaprjeđenju uvjeta rada i materijalnog statusa svih zaposlenih u zdravstvenom sustavu. Također trebamo stvarati nove mjere i stimulacije za zdravstvene radnike, jer su samo zadovoljni i motivirani radnici osnova svakog uspješnog zdravstvenog sustava. Sadašnji zdravstveni sustav velikim dijelom uopće opstaje upravo zahvaljujući požrtvovnosti i entuzijazmu radnika i to treba pozitivno vrednovati. S obzirom na sve veći odljev kvalitetnog zdravstvenog kadra iz zemlje, želimo provesti konkretne mjere za ostanak liječnika i sestara u domovini. Želimo poticati mlade ljude da rade u Hrvatskoj, subvencionirati kamate na stambene kredite, pomoći u rješavanju stambenog pitanja i stvoriti mehanizme nagrađivanja koji će poticati odgovornost, kvalitetu rada, rezultate liječenja i produktivnost pojedinca. Osim toga, ključno je razviti mehanizme strateškog planiranja i upravljanja ljudskim potencijalima kako bismo osigurali uravnotežen broj zdravstvenih radnika koji će pružati sigurnu i kvalitetnu zdravstvenu skrb.
- RACIONALNA UPOTREBA RESURSA U ZDRAVSTVU – BEZ PRAZNOG HODA I RASIPNIŠTVA
Kako bi financijska održivost sustava opstala bez povećanja dugova cilj naše politike će biti i ostvarenje dodatnih prihoda u sustavu zdravstva, smanjenje mnogih sadašnjih nepotrebnih troškova kroz centralizaciju i racionalizaciju nabave na svim nivoima, integraciju na regionalnom nivou, omogućavanje i razvoj zdravstvenog turizma, te omogućavanju dodatnog rada u postojećem zdravstvenom sustavu. Većina bolnica u RH iza 16h uglavnom radi samo za potrebe hitne službe. Otvaranjem i stvaranjem preduvjeta za rad u poslijepodnevnim satima unutar zdravstvenog sustava stvara se potencijal za dodatne prihode koji bi bili temelj zdravstvenog turizma. Iskorištavanjem sadašnjih kapaciteta i vrhunskog kadra u hrvatskim bolnicama transparentno bi omogućili i dodatnu materijalnu stimulaciju za radnike u zdravstvenom sustavu, a time nikako ne bi smjeli biti zakinuti niti bolesnici niti sustav. Izradom novog pravilnika u skladu sa zakonom, a u suradnji sa komorama, udrugama i sindikatima omogućili bi mogućnost dodatne i transparentne stimulacije za sve radnike zdravstvenog sustava.
- BOLJE SPRIJEČITI, NEGO LIJEČITI: PREVENCIJA KRONIČNIH NEZARAZNIH BOLESTI – ZAUSTAVITI PANDEMIJU NAKON PANDEMIJE
Kronične nezarazne bolesti suvremenog svijeta već su i prije pojave pandemije COVID-19 pokazivale globalni pandemijski rast i proširenost. Kardiovaskularne bolesti, dijabetes i KOPB su bolesti kojima se javno zdravstvo razvijenih zemalja intenzivno bavilo prethodnih tridesetak godina, te su postignuta neka poboljšanja posebno po pitanju praćenja i prevencije, no pojavom pandemije COVID-19 učinjeno je nekoliko koraka unazad. Stoga je za očekivati kako ćemo se nakon pandemije COVID-19 suočiti s masivnijom pojavom kroničnih nezaraznih bolesti, uz više loših ishoda i uz veće troškove zdravstvene zaštite, pa uloga primarnih liječnika i njihovih timova u prevenciji tih bolesti postaje još važnija u toj predstojećoj „pandemiji nakon pandemije“. Zato je izrazito bitno ojačati broj, opremljenost i motiviranost zdravstvenih radnika u primarnoj zdravstvenoj zaštiti (prvenstveno obiteljskoj medicini), kako bi uspješno nastavili svoju nezamjenjivu ulogu u ranom otkrivanju, te potom i u pravovremenom i adekvatnom zbrinjavanju kroničnih nezaraznih bolesti u našoj populaciji.
- DIGITALNO TRANSFORMIRANO ZDRAVSTVO
Već tridesetak godina slušamo o informatizaciji zdravstva, za što su dosad izdvojena i značajna sredstva, a u praksi su pomaci samo sporadični i djelomični, te se čini kao da se namjerno želi izbjeći transparentnost zdravstvenih pokazatelja. Stoga je potrebno sustavno pristupiti daljnjem ulaganju u informatičke tehnologije, uspostaviti jedinstvene softverske standarde, uskladiti baze podataka i povezati informacijske sustave svih dionika u zdravstvu u funkcionalnu cjelinu, te početi pretvarati raspoložive podatke u korisne i upotrebljive informacije koje će doista služiti za kvalitetnije upravljanje sustavom, kao i olakšati i poboljšati svakodnevno pružanje zdravstvene zaštite. U tom smislu, potrebno je proširiti korištenje te kontinuirano unapređivati e-karton građana, u svrhu objedinjavanja i dostupnosti svih zdravstvenih podataka, u svakom trenutku, svim pružateljima zdravstvenih usluga, kao i dostupnosti svojih zdravstvenih podataka svim građanima, tj. provesti potpunu digitalizaciju radi smanjenja papirologije na apsolutni minimum. Osim toga, posebni ćemo naglasak dati na prikupljanje i korištenje podataka u istraživačke svrhe, te kao temelj za donošenje najučinkovitijih odluka o korištenju raspoloživih sredstava unutar zdravstvenog sustava.
- ZDRAVSTVO BEZ KORUPCIJE
Cilj nam je zdravstvo u potpunosti bez korupcije. Pritom najhitnije mjere u tom smjeru trebaju biti orijentirane na veću kontrolu i transparentnost provođenja javne nabave na svim razinama u sustavu.
- ZDRAVSTVO KOJE BRINE ZA NAJUGROŽENIJE
Posebnu pažnju posvetit ćemo unaprjeđenju načina pružanja zdravstvene zaštite za djecu s teškoćama u razvoju, osobe s invaliditetom, duševnim smetnjama, te rijetkim i nasljednim bolestima, kojima je zdravstvena skrb u pravilu potrebna redovito kroz cijeli život, i koja kao takva mora biti pružena na način da barem malo olakša sve ostale probleme s kojima se navedene osobe i njihovi bližnji svakodnevno suočavaju, te kako bi pridonijela jačanju mogućnosti da i djeca i odrasli ostvare svoje potencijale i budu u potpunosti prihvaćeni kao ravnopravni članovi društva.
- REPRODUKTIVNO ZDRAVLJE – PRAVO NA POTPOMOGNUTU OPLODNJU = PRAVO NA DJECU
Jedan od nužnih ciljeva svih javnih sektora, pa i zdravstvenog sustava mora biti i poboljšanje demografske situacije u RH. U tom smislu, osim poboljšanja ishoda liječenja i produljenja prosječnog vijeka života, jedni od konkretnih ciljeva nam trebaju biti i poboljšanje reproduktivnog zdravlja naših građana te maksimalno proširenje prava na medicinski potpomognutu oplodnju, kao i ulaganje dodatnih napora ka daljnjem smanjenju perinatalne smrtnosti te ojačavanju primarne pedijatrijske skrbi.
- PRAVO ŽENE NA IZBOR – JAVNOZDRAVSTVENI SUSTAV MORA GA OMOGUĆITI Istovremeno, planiramo se beskompromisno boriti za očuvanje i jačanje apsolutnog prava žena da same odlučuju o svojem tijelu, odnosno prava na prekid neželjene trudnoće – ne samo „na papiru“ već i u praksi.
KAKO TO OSTVARITI?
- Povećanjem dostupnosti i pružanjem kvalitetnije zdravstvene zaštite
- Revidirat ćemo i racionalizirati prikupljanje zdravstvenih pokazatelja kako bismo imali podatke i informacije usporedive s razvijenim zemljama. Uvest ćemo praćenje pokazatelja uspješnosti i kvalitete na svim razinama zdravstvene zaštite, obavezno praćenje ishoda liječenja pacijenata, te omogućiti njihovo javno i transparentno praćenje;
- Otvorit ćemo bolnice za rad u popodnevnim i večernjim satima kako bismo smanjili liste čekanja;
- Pokrenut ćemo postupni prelazak na plaćanje zdravstvene zaštite prema kvaliteti (ishodima);
- Uvest ćemo registre ishoda liječenja i integrirati kontrolu korištenja i analize zdravstvenih podataka kako bi na siguran način bili dostupni zdravstvenoj i znanstvenoj zajednici u svrhu istraživanja novih i poboljšanja postojećih metoda liječenja, posebno najtežih bolesti;
- Osigurat ćemo primjenu suvremenih dijagnostičkih i terapijskih smjernica donesenih temeljem mišljenja stručnih društava, uz posebni naglasak na izradi smjernica za liječenje osoba s multimorbiditetima kako bi se izbjegla polipragmazija, a određene će algoritme liječenja moći provoditi samo najbolji centri u zemlji, tzv. centri izvrsnosti;
- Donijet ćemo novi plan mreže ugovornih javnozdravstvenih subjekata temeljem aktualnog popisa stanovništva u cilju povećanja dostupnosti i kvalitete zdravstvene zaštite u svim krajevima RH;
- Razvijat ćemo i dalje nacionalne centre izvrsnosti i time stvoriti najkvalitetniju i najsofisticiraniju zdravstvenu skrb i vrhunske stručnjake jednako dostupne svim građanima u svim krajevima Hrvatske za specifična zdravstvena stanja, te omogućiti bolje i kvalitetnije liječenje uz trajni nadzor kvalitete, poboljšanja rezultata liječenja, minimaliziranje komplikacija, kao i duže preživljenje kod teških i kroničnih bolesti uz veću kvalitetu života;
- Orijentirat ćemo se na integraciji i suradnju bolnica kao i određenih odjela radi poboljšanja i ujednačavanja kvalitete zdravstvene usluge, te poboljšanja povezanosti i kontinuiteta u zdravstvu te na taj način unaprijediti dostupnost, učinkovitost i djelotvornost zdravstvenog sustava na cijelom teritoriju RH. Time bi stvarali i tzv. manje (regionalne) centre izvrsnosti s većim protokom bolesnika, što je ujedno i jamstvo za bolje i kvalitetnije liječenje;
- Omogućit ćemo izlazak na europsko i međunarodno zdravstveno tržište uvođenjem međunarodnih akreditacija zdravstvenih ustanova, a omogućavanjem dodatnog povećanja prihoda bolnicama unaprijedit ćemo i povećati razinu kvalitete zdravstvenog sustava;
- Jačanjem djelatnosti dnevnih bolnica dodatno ćemo poboljšati zdravstvenu zaštitu i približiti usluge pacijentima, što je posebno važno za pedijatrijsku populaciju jer se time izbjegava stres koji nastaje tijekom odvajanja djeteta od roditelja zbog hospitalizacije;
- Pokrit ćemo cijelu Hrvatsku hitnom helikopterskom medicinskom službom kako bi se za sve životno ugrožene osigurala skrb unutar zlatnog sata;
- Informatizirat ćemo, povezati i centralizirati sustav naručivanja pacijenata na preglede i pretrage;
- Donijet ćemo jasne stručne smjernice liječenja i praćenja bolesti/bolesnika koje će osnažiti autoritet liječnika u vođenju procesa skrbi o bolesniku, a kako bismo ojačali povjerenje pacijenata i potaknuli ih da neke usluge koje su prethodno obavljali na sekundarnoj razini (u bolnicama) obave na primarnoj razini zdravstvene zaštite;
- Proširit ćemo suradnju liječnika obiteljske medicine i ljekarnika u cilju kvalitetnije regulacije kroničnih bolesti stalnom terapijom i smanjenja potencijalnih komplikacija tih bolesti;
- Omogućit ćemo uvođenje (povratak) administratora u timove primarne zdravstvene zaštite, kako bi se olakšalo liječnicima i medicinskim sestrama da se kvalitetnije posvete pružanju zdravstvene zaštite;
- Ulagat ćemo u povezivanje primarne i sekundarne/tercijarne razine zdravstvene zaštite telemedicinskim rješenjima, posebno na udaljenim mjestima i otocima, u svrhu veće dostupnosti te bržeg i kvalitetnijeg pružanja zdravstvene zaštite;
- Ulagat ćemo u korištenje modernih tehnologija koje bi omogućile lakše pružanje dijela zdravstvene zaštite (prvenstveno konzultacija i praćenja zdravstvenog stanja) bez odlaska građana u ordinacije;
- Ponovno ćemo adekvatno vrednovati, te proširiti korištenje tzv. panela za praćenje kroničnih nezaraznih bolesti u ordinacijama obiteljske medicine, u cilju ranog otkivanja, praćenja i učinkovitog liječenja tih bolesti;
- Povećat ćemo ulaganja u promociju zdravlja i prevenciju bolesti, a posebno u programe, kampanje i druge mjere koje provode zavodi za javno zdravstvo i druge institucije u cilju promoviranja zdravih odnosno sprječavanja nezdravih životnih navika te jačanja mentalno i tjelesnog zdravlja građana. U tom smislu, naročito ćemo ulagati u programe prevencije, dijagnostike i liječenja kroničnih nezaraznih bolesti, te u omogućavanje i poticanje obavljanja preventivnih pregleda (na teret obveznog zdravstvenog osiguranja);
- Ojačat ćemo sustav brzog i učinkovitog odgovora na potencijalne epidemije zaraznih bolesti;
- Uložit ćemo potrebna sredstva za revitalizaciju Imunološkog zavoda i uspostavu kapaciteta potrebnih za ponovno pokretanje istraživanja, razvoja i proizvodnje cjepiva;
- Povećat ćemo dostupnost usluga za očuvanje i unaprjeđenje mentalnog zdravlja svih građana putem intersegmentalnih zdravstvenih politika mentalnog zdravlja, ulaganja u preventivne programe, osnaživanje i širenje zdravstvenih usluga na području mentalnog zdravlja u zajednici, te snažnijeg povezivanja s drugim dijelovima javnog sustava (burza rada, centri za socijalnu skrb, organizacije civilnog društva itd.);
- Ojačat ćemo psihološku pomoć oboljelima od onkoloških i drugih teških bolesti;
- Ulagat ćemo u programe aktivnog i zdravog starenja u vlastitom domu, u razvoj integrirane skrbi, te u jačanje organizacije i proširenje kapaciteta dugotrajne i palijativne skrbi na cijelom teritoriju RH, a posebnu pažnju obratit ćemo pomoći osobama s demencijom te njihovim obiteljima;
- Potaknut ćemo dodatno osposobljavanje zdravstvenih radnika te ostala potrebna ulaganja za što kvalitetnije pružanje redovite zdravstvene zaštite djeci s teškoćama u razvoju, osobama s invaliditetom, duševnim smetnjama, te rijetkim i nasljednim bolestima;
- Proširit ćemo prava na medicinski potpomognutu oplodnju;
- Sačuvat ćemo i ojačati pravo žena na prekid neželjene trudnoće.
- Motiviranjem radnika u zdravstvu
- Uvest ćemo nove mehanizme nagrađivanja svih radnika u javnom zdravstvu, koji će poticati odgovornost i produktivnost, uključivo i mogućnost povećanja plaća zdravstvenih radnika u domovima zdravlja temeljem ostvarenih prihoda od pruženih usluga;
- Omogućiti ćemo subvencije kamata na stambene kredite za zdravstvene radnike kako bi im pomogli u rješavanju stambenog pitanja;
- Uvest ćemo proaktivno upravljanje ljudskim resursima u zdravstvu na razini cijele Hrvatske, u smislu pravovremenog i dugoročnog osiguravanja potrebnog broja i strukture zdravstvenih radnika u različitim djelatnostima i/ili na različitim područjima RH, uključivo i planiranje, upravljanje i financiranje specijalističkog usavršavanja medicinskih struka;
- Poticat ćemo razvoj sestrinstva kao profesije te osigurati adekvatno priznavanje kvalifikacija;
- Uredit ćemo pitanje priznavanja stručnih kompetencija radnika u zdravstvu, a time i u hitnoj medicinskoj pomoći. Neujednačenost u kadrovima i opremi među zavodima za hitnu medicinsku pomoć, zastarjeli vozni park, posebice sanitetskih vozila, te nepokrivenost cijele Hrvatske hitnom helikopterskom službom, također ćemo riješiti sustavno, te time poboljšati uvjete rada, kao i povećati sigurnost za pacijente;
- Uvest ćemo mogućnost specijaliziranja liječnika obiteljske medicine za već uhodane skupne prakse / ordinacije, poglavito u ruralnim krajevima, čime se podiže kvaliteta zdravstvene skrbi jer se jača kontinuitet zdravstvene zaštite;
- Poticat ćemo zapošljavanje zdravstvenih radnika u deficitarnim djelatnostima i/ili depriviranim područjima RH (npr. liječnike obiteljske medicine na ruralnim područjima);
- Promjenama i usklađivanjem nadležnih zakona (o zdravstvenoj zaštiti i o radu) jasno ćemo definirati radne odnose (prava i obaveze) zdravstvenih radnika koji žele paralelno raditi i u javnim i u privatnim ustanovama, kako bismo napokon odredili jasna pravila za sve koji žele koristiti tu opciju, a bez štete za poslodavce i pacijente u javnom sektoru.
- Kvalitetnijom infrastrukturom i opremom
- Centralizirat ćemo planiranje potreba za najskupljom medicinskom opremom i definirati jasne i transparentne kriterije za nabavu;
- Ulagat ćemo u energetsku učinkovitost javne zdravstvene infrastrukture;
- Ulagat ćemo u kontinuirano jačanje informatičkih kapaciteta na svim razinama zdravstvenog sustava, s krajnjim ciljem provođenja stvarne digitalne transformacije u cijelom zdravstvu;
- Provest ćemo standardizaciju opremljenosti u ordinacijama primarne zdravstvene zaštite ulaganjem u opremu i edukaciju, kao i u nove tehnologije i prostore;
- Povećat ćemo korištenje raspoloživih sredstava iz fondova EU namijenjenih zdravstvu (za uspostavu sustava boljeg upravljanja krizama, za prekograničnu suradnju, za podizanje otpornosti zdravstvenih sustava, za borbu protiv raka itd.).
- Učinkovitijom organizacijom sustava
- Uvest ćemo mehanizme definiranja, planiranja, praćenja i ocjenjivanja ostvarenih rezultata ključnih menadžera na svim razinama u zdravstvu, u svrhu jačanja stvarne odgovornosti za svoj rad;
- Provest ćemo internu reorganizaciju funkcija i poslova HZZO-a, kako bi postao učinkoviti servis građanima i partner zdravstvenim ustanovama u ostvarivanju zajedničkog cilja – pružanja najbolje moguće zdravstvene zaštite pacijentima.
- Omogućit ćemo siguran i kvalitetan rad bolnica bez dodatnih zaduženja na način da samo one zdravstvene ustanove s dokazanim i akreditiranim iskustvom mogu primjenjivati visokospecijalizirane terapijske metode liječenja – novac će pratiti izvršenu uslugu i bolesnika, a ne opterećivati visokospecijalizirane ustanove:
- Integrirat ćemo određene bolnice i odjele, čime ćemo sustav učiniti ne samo racionalnijim nego i efikasnijim za bolje rezultate u liječenju bolesnika, a integracijom određenih stacionarnih djelatnosti bi se otvorila mogućnost povećanja kapaciteta dnevnih bolnica što bi olakšalo i unaprijedilo dostupnost;
- Omogućit ćemo pacijentima iz određene regije da idu na mjesta gdje mogu primiti najbolju zdravstvenu skrb – klinički bolnički centri u regijama trebaju biti krovna institucija regije, a bolnice sekundarne i tercijarne razine trebaju se povezati s pripadajućim Kliničkim bolničkim centrima kako bi se iskoristio njihov stručni i znanstveni potencijal;
- Osigurat ćemo da dio bolničkih usluga preuzmu domovi zdravlja moderniziranjem i povećanjem opsega djelatnosti domova zdravlja uz uvođenje više specijalističkih ambulanti, te unapređenjem mreže pružatelja zdravstvene zaštite;
- Poticat ćemo supsidijarnost i delegiranje zadataka s viših na niže razine zdravstvene zaštite (task shifting) gdje god je to moguće, a kako bi zdravstvena zaštita postala još dostupnija i učinkovitija.
- Uvest ćemo dodatne mehanizme transparentnosti i kontrole provođenja javne nabave na svim razinama sustava, u svrhu eliminiranja pogodovanja i korupcije.
- Osiguravanjem financijski održivog zdravstva
- Uskladit ćemo nadležne zakone i osigurati korištenje (svih) sredstava namijenjenih zdravstvu za pružanje zdravstvene zaštite građana;
- Uvest ćemo centralno i koordinirano planiranje potreba i nabave u zdravstvu;
- Uvest ćemo novi model plaćanja bolnica po učinku (za početak nastavkom reforme zaustavljene 2016.), te postupno povećavati udio plaćanja prema kvaliteti, kao pripremu za dugoročni prelazak na plaćanje po ishodima liječenja;
- Kontinuirano ćemo reevaluirati i usklađivati plaćanje zdravstvenih usluga zdravstvenim ustanovama od strane HZZO-a, kako bi ono što preciznije odražavalo stvarne troškove liječenja te doista poticale učinkovitost i financijsku samoodrživost pružatelja zdravstvene zaštite.
- Širit ćemo postupno upotrebu procjene zdravstvenih tehnologija (Health Technology Assessment) u svrhu učinkovitijeg korištenja raspoloživih sredstava;
- Otvorit ćemo bolnički sustav za potrebe smanjivanja listi čekanja i za pružanje usluga i izvan „redovnog“ (jutarnjeg) radnog vremena, a time omogućiti i priljev bolesnika iz domene zdravstvenog turizma i privatnog sektora, te osigurati dodatni prihod sustavu i mogućnosti dodatne materijalne stimulacije zaposlenima u zdravstvenom sustavu;
- Omogućit ćemo povećanje prihoda javnim bolnicama kroz klinička ispitivanja i studije, te kroz jasno definirane usluge zdravstvenog turizma, što će omogućiti bolje uvjete liječenja bolesnika i smanjenje dugova u zdravstvu;
- Unaprjeđivat ćemo kontinuirano upravljanje troškovima lijekova i medicinskog materijala, potičući omogućavanje što bržeg odobravanja i financiranja najnovijih lijekova i terapija, ali i većeg korištenja generičkih paralela radi kontrole troškova.
Polazne točke za reformu zdravstvenog sustava u Republici Hrvatskoj [PDF]